Bereich Neurochirurgische Schmerztherapie
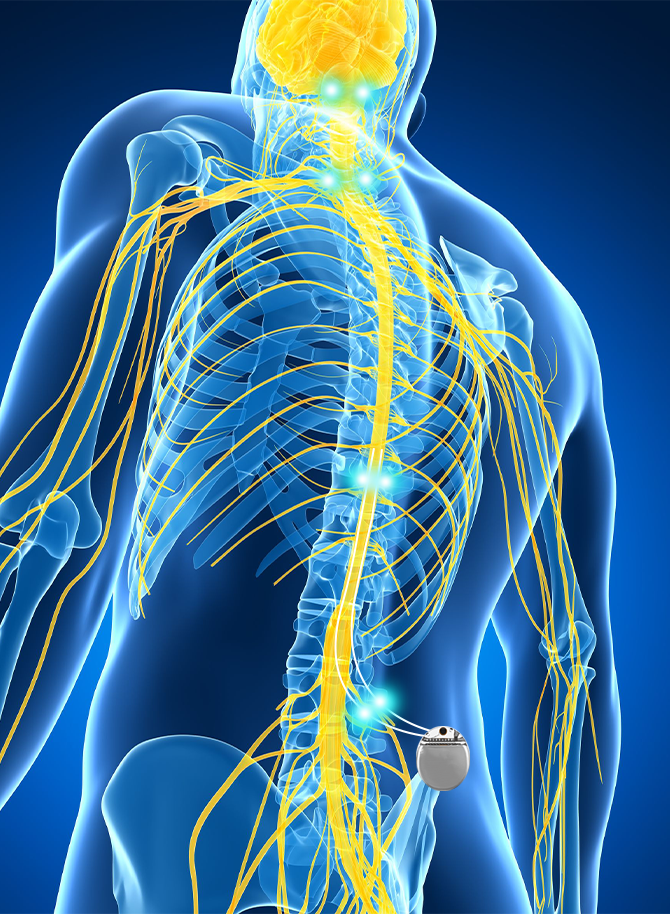
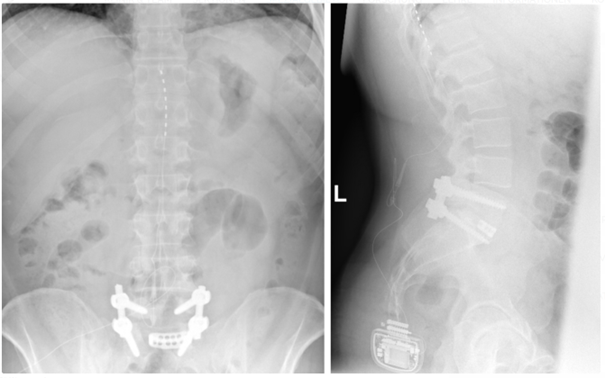
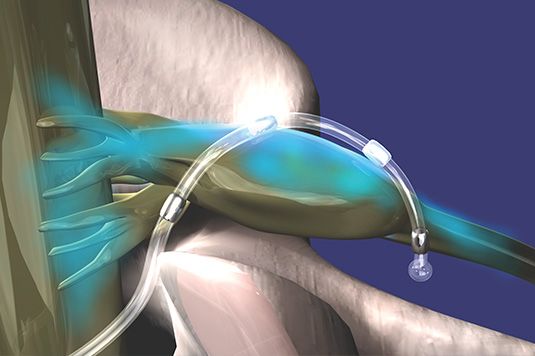
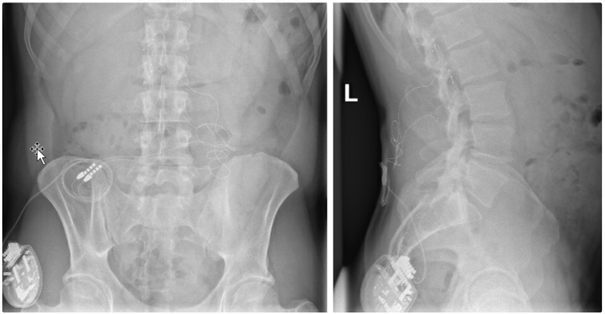
Chronische Schmerzen sind weit verbreitet und können die Lebensqualität erheblich beeinträchtigen. Eine multimodale Schmerztherapie, die verschiedene Behandlungsansätze kombiniert, kann helfen, Beschwerden wirksam zu lindern. Verfahren der neurochirurgischen, neuromodulativen Schmerztherapie – beispielsweise bei chronischen Rückenschmerzen – können dabei eine wichtige Rolle spielen.
Wir sind eines der größten Zentren der neuromodulativen Schmerztherapie in Süddeutschland. Bei uns werden modernste neuromodulative Verfahren zur Behandlung chronischer Schmerzen angewendet. Darüber hinaus entwickeln wir die Methoden ständig weiter und garantieren so eine bestmögliche und auch langfristig erfolgreiche Therapie.