12 jähriger Junge mit Hyperplasie der der Leber
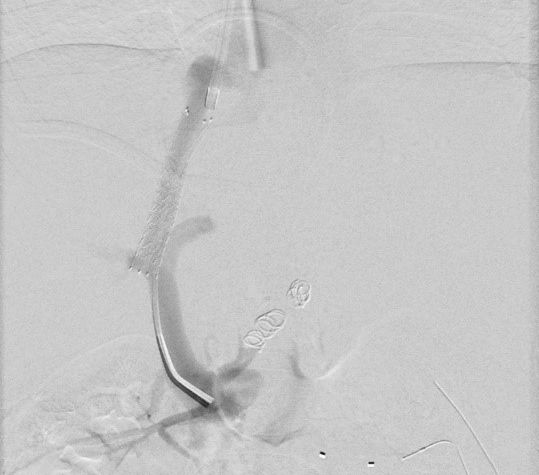
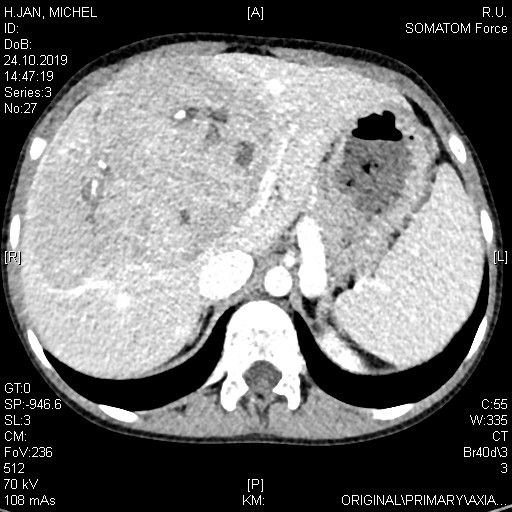
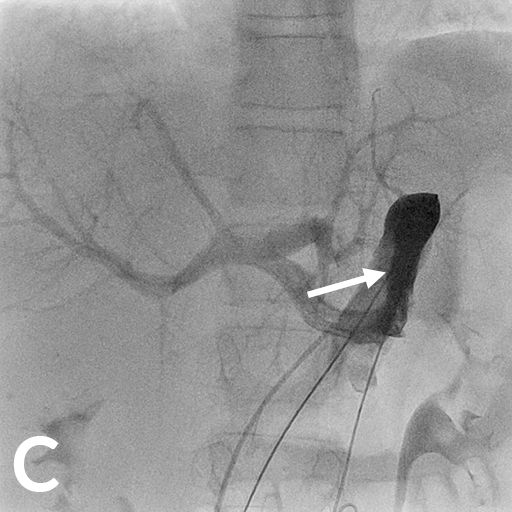
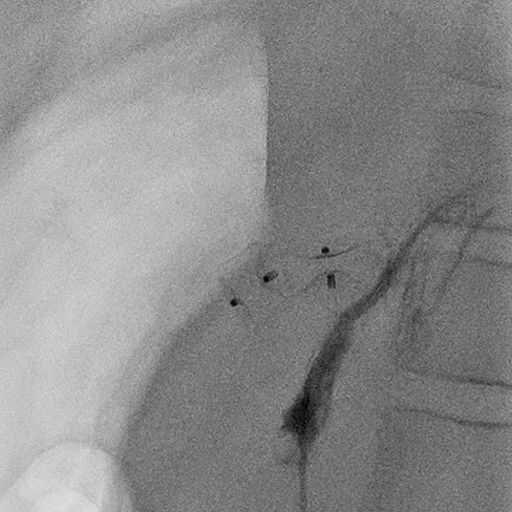
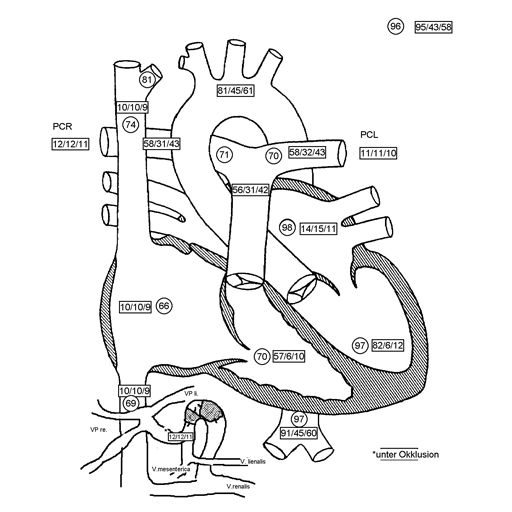
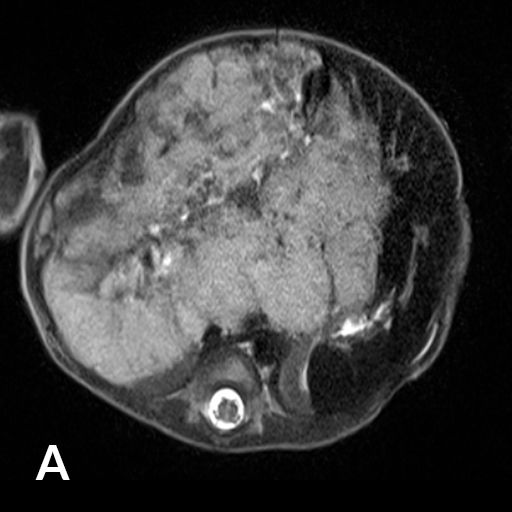
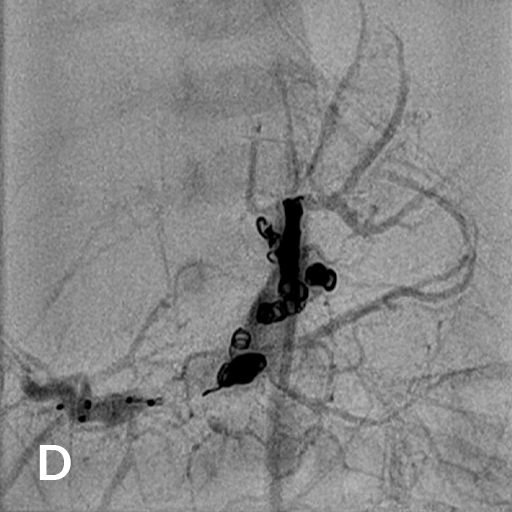
12 jähriger Junge bei dem im Rahmen der Traumadiagnostik nach einem Fahrradunfall eine fokale noduläre Hyperplasie der der Leber auffiel (A). Die weitere Diagnostik ergab den Befund einer Abernethy-Malformation Typ II mit Einmündung der Shuntvene in die linke Nierenvene (B) 3D-Rekonstruktion aus dem CT-Datensatz (PSS-portosystemscher Shunt, VCI-Vena cava inferior, VMS-Vena mesenterica superior, VRS-Vena renalis sinistra). Bei der Katheteruntersuchung (C) mit Ballonblockade der Shuntvenene (Pfeil) zeigt sich ein schmächtiges intrahepatisches Pfortadersystem. Die Druckmessung (E) unter Ballonblockade zeigte keinen signifikanten Druckanstieg. Daher konnte der interventionelle Verschluss der Shuntvene mit 2 Vascular Plugs (D) problemlos durchgeführt werden. Die Herzkatheteruntersuchung (E) zeigte allerdings bereits eine manifeste pulmonale Hypertonie mit einem pulmonalen Mitteldruck von 43 mmHg und einem Widerstands-index von 10 WE x m².